【醫療資源】ICU爆滿 救邊個先?
【明報專訊】新冠肺炎擴散,全球對呼吸機需求大增,以協助重症肺炎患者呼吸。香港一旦確診數字大幅上升,醫療資源將面臨什麼問題?深切治療病牀、呼吸機、人工肺數量是否足夠?會不會出現選擇性救人?
當疫情大爆發,醫療系統不勝負荷,究竟年輕優先?還是先到先得?

醫管局回覆記者查詢,現時轄下各公立醫院深切治療部(ICU)合共有200多張病牀,但未有透露呼吸機及俗稱「人工肺」的體外膜氧合治療儀器(ECMO)數目。香港危重病學會會長陳勁松估算,全港公立醫院約有超過1000部呼吸機及30多部人工肺。由於現時本地新型冠狀病毒肺炎重症患者不多,呼吸機、人工肺數量都足夠應付。惟陳勁松不諱言,最大問題是醫護人手不足,「若疫情爆發如意大利、紐約般,幾多部機都可能不足夠」。

資深醫護最缺 「10個桶9個蓋」
陳解釋:「深切治療部所處理的病人,牽涉許多複雜的維生儀器,並非剛畢業的醫護可以勝任。因此,缺乏受過訓練、懂得使用這些儀器的醫護,可能是更大的限制,使我們未必提供到足夠深切治療服務予需要的病人。」現在公立醫院醫生數目僅僅足夠,甚至偏向緊張,「10個桶可能得9個蓋……目前只有服務200多張深切治療牀的人手,若突然要開1000張牀,欠缺有經驗的人手會是最大樽頸」。呼吸機需要有經驗的醫護人員操作,一旦有大量病人使用呼吸機,恐未有足夠人手應付。
近日不少人疑惑:在有限資源下,誰可優先獲得救治?「深切治療部牀位從來都少,篩選病人每日都在發生,大家排同一條隊。」陳勁松表示,目前本港未有就如何處理大量重症患者訂立相關指引,但深切治療部經常需要處理生死緊急情况,不論是新型冠狀病毒肺炎患者或其他重症病人,所有病人的篩選優先次序都是相同。
首考慮救治機率、復元後情况
有些地區有評分制度決定誰可優先救治,但陳指出,每一個病人情况都特殊,若設立評分制度,反而未能好好善用資源,「不可能畫死條線,畫得太寬鬆,根本幫不了這麼多病人;畫得太緊,甚少人入到ICU,則浪費資源」。現在一貫做法是按照病人整體情况,在有限資源下,公平分配醫療資源。同時亦會考慮病人的短、長期利益,例如短期上,病人入ICU後,出院機會大不大?長遠上,復元後是否仍要長期臥牀、插喉餵食?

香港大學醫學倫理與法律研究中心副總監、港大法律學系助理教授張天目,引述世衛2006年撰寫的文件,提及在流行病爆發時,應如何分配有限的深切治療資源,要點包括:
- 首階段篩選:以醫生臨牀診斷為基礎,衡量預先制定清晰指引下的各種因素,如病人病情嚴重程度、出院存活率高低、病人本身有沒有慢性疾病等
- 第二階段篩選:醫護及年輕人優先
- 第三階段篩選:假設病人條件相若,例如兩名病人年齡和病情相差不大,在沒有合理的倫理原則為依據作選擇,則會以隨機抽籤決定優次
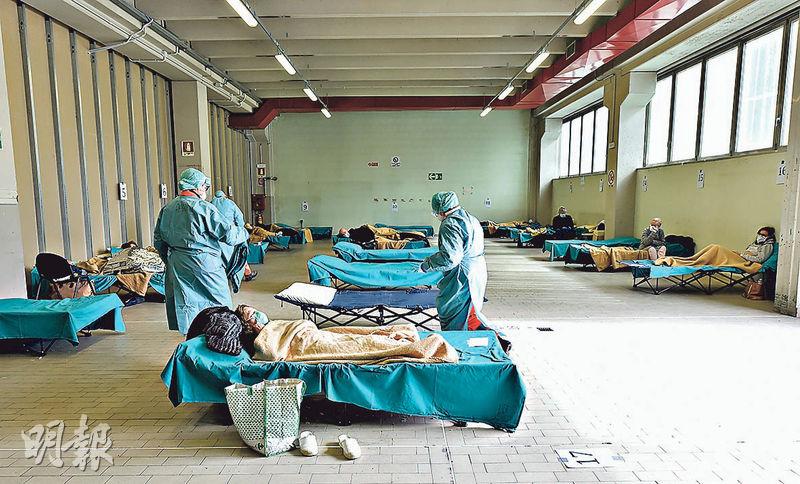
年輕人優先 考慮「公平賽局」
意大利有醫護以「年輕人優先」選擇救治病人,做法引起爭議。張天目表示,年輕人優先原則的背後考慮為公平賽局(fair innings),意指每個人都應該有平等機會活到合理的年歲;由於年長人士已經歷人生的不同階段,但年輕人尚未經歷,因此基於此原則,會先拯救年輕人。但她強調,釐定重症病人使用ICU及相關儀器的優次時,首先考慮臨牀因素,當其他條件相同時才會考慮年齡因素。假設一名70歲但身體健康的確診患者,以及一名30歲但患有多種慢性疾病的患者,年長患者或因出院存活率較高,可先於年輕患者使用呼吸機。
陳勁松指,深切治療部主要處理可逆轉的疾病,收病人的準則並沒有年齡考量。但由於年紀大的病人通常有長期病患,或身體質素較差,因此入深切治療部的機率相對低。
非由個別醫生篩選
假設香港疫情失控,有許多患者需要入深切治療部,陳勁松預料或有「先到先得」的情况,「當開始發現不夠牀位時,便要調整接收病人的鬆緊程度,『睇餸食飯』,如當疫情好轉,可能鬆手點;疫情轉差則收緊,牀位留給存活率較高的病人」。要在有限資源下,救到最多病人。他強調並非由個別醫生篩選,而是經由深切治療部整個團隊討論和決定。
另外,公立醫院設有轉送危重病人機制,當某醫院深切治療部爆滿,可將病人轉送到另一間醫院。陳勁松形容這是一個「安全網」,令危重病人得到適切治療。不過,以香港平均每10萬人口只有約3張深切治療病牀來計算,「香港整體醫療資源少,如果疫情爆發,出現很多危重病人,應該都好大件事」!因此,市民的防疫意識不能鬆懈,繼續採取感染控制措施。
知多啲:人工肺併發症風險高 未到最差不會用
本地一名75歲新冠肺炎患者,早前以呼吸機協助呼吸,其後情况轉差,需要使用人工肺協助治療。「呼吸機」與「人工肺」有什麼分別?
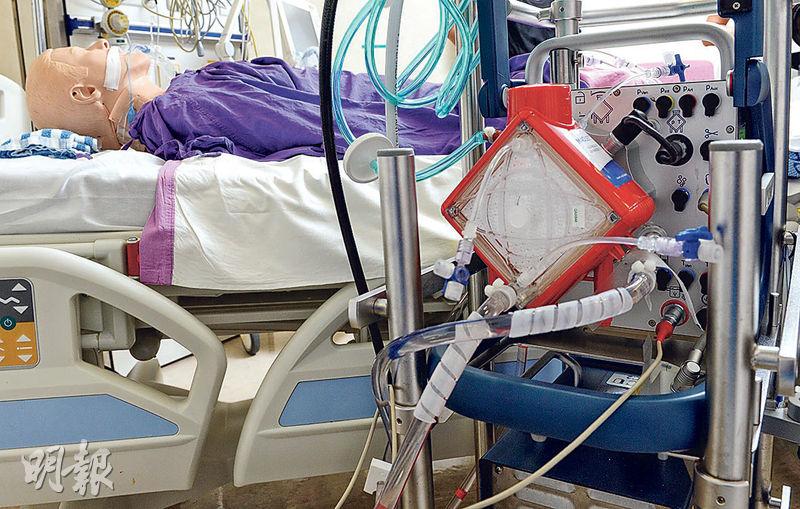
呼吸機經口鼻頸插管 注氧入肺
陳勁松表示,呼吸機和人工肺都是用來支援呼吸衰竭的病人。以有創呼吸機為例,通過插管,經口腔、鼻孔或頸部造口放進患者的氣道,將特定含量的氧氣注入肺部。呼吸機可調節氧氣濃度,為病人提供高濃度氧氣,甚至純氧。
肺功能衰弱的患者出現氣喘,需要很多力氣去呼吸。呼吸機幫助他們減少氧氣消耗,變相減低對氧氣的需求量。此外,呼吸機的管道同時可抽痰,以改善呼吸功能。陳勁松補充,使用呼吸機的病人,依然由肺部供氧氣給身體,缺點是要生病的器官繼續工作,器官未必能夠休息;而長時間使用呼吸機,高濃度氧氣可能會損害肺部。
人工肺抽血加氧 輸回體內
當病情惡化,連用呼吸機都不能供應足夠氧氣,便要考慮使用人工肺。
人工肺的原理是在病人頸部和大腿接駁導管,將含氧量低的靜脈血液抽出,再經過氧合器,把帶氧的血液送回體內,整個過程毋須經肺部運作。「打個比喻,好似車輛有少許故障,行車不太順暢,用呼吸機就等於加多點潤滑油,強行踩油……車輛可能還能行多一段時間,但『夾硬行』對車輛都有一定的傷害;如果加了潤滑油仍不行,就要用上人工肺,情况好似拖車,拖車不用車輛自己行。」由於使用人工肺併發症風險較高,要到病人最差情况才會借助人工肺治療。
知多啲:
及早制訂指引 免醫護承擔法律風險
一旦本港疫情大爆發,醫生需擇人而救,會否牽涉專業失當的訴訟?醫學會前會長蔡堅早前指出,醫管局應及早制訂相關指引,以免前線醫生承擔法律風險。
張天目表示,若醫療機構及早制訂指引,清晰及仔細列明如何考慮重症病人使用ICU及相關儀器的優次時,醫生的決定有清楚依據,毋須擔心承受訴訟風險。一旦因選擇性救人而引致訴訟,具體法律程序與處理醫療疏忽索償事故應相若,即若該名涉事醫護人員當時的判斷,與同業普遍標準相若,便應不大可能被裁定為醫療疏忽。
她提醒,醫療機構有責任制訂清晰的參考指引,作為一旦醫療系統不勝負荷,前線醫護需緊急選擇性救人時的決定依據。
文:李祖怡、鄧安琪
統籌:鄭寶華
編輯:梁小玲
電郵:feature@mingpao.com